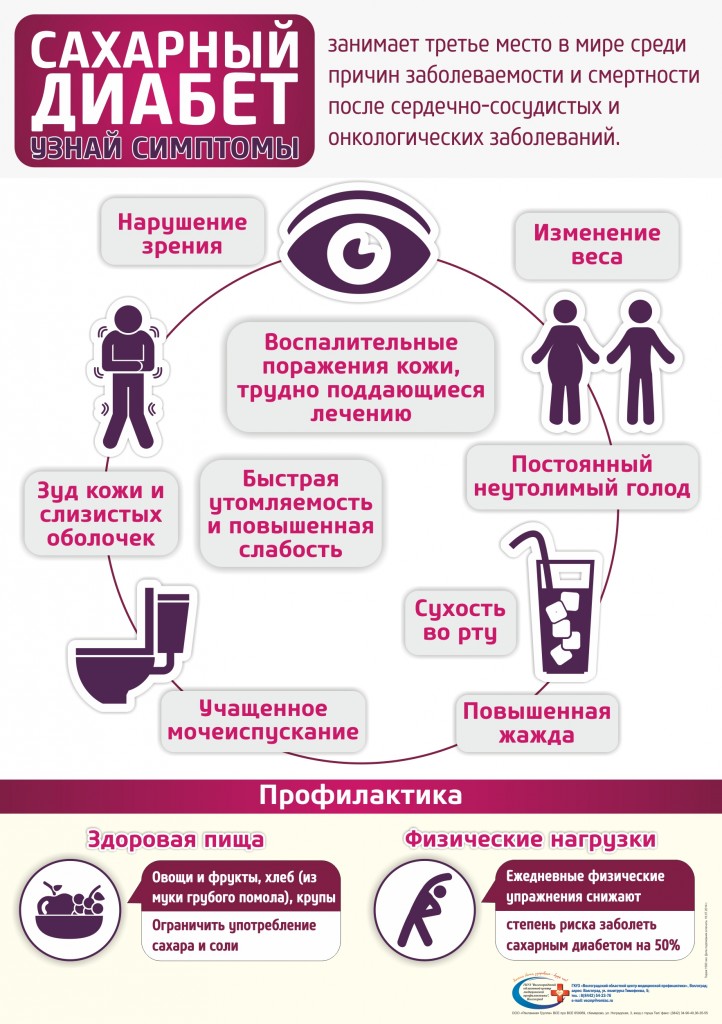
Менингококковая инфекция занимает важное место в инфекционной патологии и продолжает оставаться актуальной для Республики Беларусь. Это определяется:
Менингококковая инфекция занимает важное место в инфекционной патологии и продолжает оставаться актуальной для Республики Беларусь. Это определяется:
- легкостью распространения заболевания, в основном воздушно-капельным путем - при кашле, чихании, разговоре, при достаточно тесном и продолжительном общении;
- первичная симптоматика менингококковой инфекции нередко схожа с проявлениями других острых респираторных инфекций (ОРИ), что порой затрудняет диагностику заболевания;
- высокой пораженностью больных генерализованной формой;
- тяжелым клиническим развитием заболевания;
- достаточно высокой летальностью и смертностью;
- опасность заболевания в том, что оно может развиваться в считанные часы и даже минуты, так называемые «молниеносные» формы заболевания, и спасти больного удается не всегда;
- чаще болеют дети до 3-летнего возраста.
Следует знать, что возбудитель менингококковой инфекции постоянно циркулирует среди различных возрастных групп населения, но наибольшую эпидемическую опасность для окружающих представляют бактерионосители. Считается, что на 1 больного приходится 1200 бактерионосителей. Причем чаще всего носителями являются взрослые, даже не подозревая об этом, а болеют преимущественно дети. Менингококк наиболее активизируется во время эпидемии гриппа. Сезон простуд и гриппа - очень благоприятное время для активного распространения такой инфекции, как менингит.
Менингиты могут вызываться самыми разными возбудителями: менингококком, пневмококком, гемофильной палочкой и даже вирусом простого герпеса, который обычно поражает слизистую оболочку губ. Коварство этой инфекции в том, что начальные клинические проявления заболевания напоминают простуду или грипп.
Наиболее распространённой формой инфекции является назофарингит, когда воспаляется задняя стенка глотки, отмечается незначительное повышение температуры тела, головная боль, першение в горле, заложенность носа и насморк. На этом этапе пациентам чаще всего ставится диагноз: острое респираторное заболевание. Однако неправильная и несвоевременная диагностика может далее привести к воспалению мозговых оболочек.
Для генерализованных форм менингококковой инфекции характерно острое и бурное начало на фоне полного здоровья. В этом случае заболевание начинается внезапно. Например, ребенок ложится спать совершенно здоровым, а ночью он неожиданно становится неспокойным, ощущает мышечную слабость; если с ребенком возможен словесный контакт, то он будет жаловаться на сильную головную боль, которая не снимается обычными обезболивающими средствами. В течение часа обычно поднимается температура до 39-40°, через 5-6 часов возникает рвота, не приносящая облегчения больному. Но самый грозный симптом, на который обязательно надо обратить внимание, - появление сыпи. Сначала это бледно-розовые звездочки, на протяжении первых суток они появляются у 80 % больных. Сыпь будет увеличиваться. И именно при наличии ее надо обязательно повторно вызывать доктора, поскольку первичный диагноз до сыпи может быть выставлен как острое респираторное заболевание.
Такая форма менингита опасна тем, что может развиться токсико-септический шок из-за кровоизлияния в жизненно важные органы и, прежде всего, в надпочечники. Этот шок становится причиной смерти у 5-10 процентов больных. Поэтому, чем раньше родители обратятся за медицинской помощью, и чем раньше будет поставлен соответствующий диагноз, тем больше шансов спасти больного. Но в любом случае понадобится госпитализация и родителям не надо отказываться от нее.
Каковы меры профилактики менингококковой инфекции?
- в случае появления первых симптомов, характерных для менингококковой инфекции необходимо немедленно вызвать «скорую помощь» и быстро доставить больного в больницу;
- до приезда «скорой» необходимо изолировать больного, выделить ему индивидуальные средства личной гигиены и посуды, обеспечить больному абсолютный покой и хороший уход;
- чтобы не заболеть и не заразить окружающих, нужно избавляться от хронических заболеваний носоглотки - фарингита, тонзиллита, ларингита;
- родители ребенка должны помнить, что в случае простудных проявлений они могут явиться источником заболевания для своего ребенка, поэтому при появлении первых признаков заболевания необходимо пользоваться марлевыми масками;
- рекомендуется больше гулять с ребенком на открытом воздухе, избегать поездок в общественном транспорте, длительно не находиться в помещениях, где имеется большое скопление людей (магазины, рынки, парикмахерские и т.д.);
- все праздничные мероприятия (крестины), связанные с рождением ребенка проводите вне квартиры, где он находится;
- полноценное и сбалансированное питание, обогащенное витаминами и микроэлементами;
- занятие спортом, закаливание организма;
- поскольку возбудитель неустойчив во внешней среде, актуальными являются режимы проветривания, влажной уборки с применением дезинфицирующих средств, использование бактерицидных ламп для обеззараживания воздуха;
- если медицинским работником предложена госпитализация - не отказывайтесь от нее, от этого может зависеть жизнь Вашего ребенка.
К сожалению, многие родители не в полной мере осознают опасность заболевания, а поэтому отказываются от квалифицированной медицинской помощи.
Учитывая внезапное начало и тяжесть заболевания менингококковой инфекцией, необходимо при первых его признаках как можно раньше обратиться за помощью к врачу, от этого будут зависеть результаты успешного лечения и благоприятного исхода заболевания.


.jpg)


 Менингококковая инфекция занимает важное место в инфекционной патологии и продолжает оставаться актуальной для Республики Беларусь. Это определяется:
Менингококковая инфекция занимает важное место в инфекционной патологии и продолжает оставаться актуальной для Республики Беларусь. Это определяется:.jpg)